حاملگی پوچ یا مولار چیست و چه علائمی دارد ؟

انواع بارداری پوچ
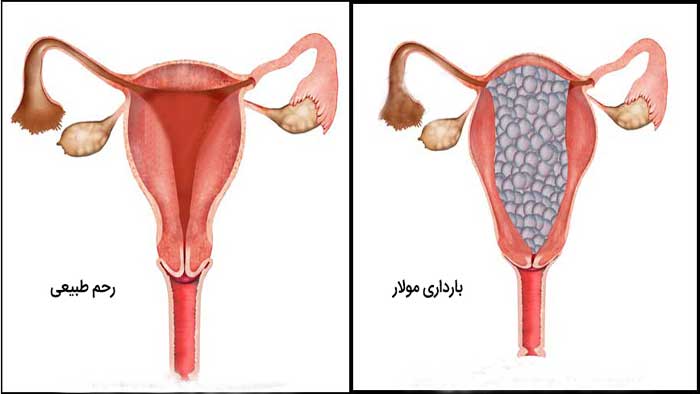 حاملگی پوچ یا مولار به بارداری گفته می شود که در طی آن به جای آنکه جنین در داخل شکم مادر در حال رشد باشد، توده ای غیر طبیعی یا تومور در رحم رشد می یابد. بسته به نوع این بافت، حاملگی پوچ به دو نوع کامل و جزئی تقسیم می شود :
حاملگی پوچ یا مولار به بارداری گفته می شود که در طی آن به جای آنکه جنین در داخل شکم مادر در حال رشد باشد، توده ای غیر طبیعی یا تومور در رحم رشد می یابد. بسته به نوع این بافت، حاملگی پوچ به دو نوع کامل و جزئی تقسیم می شود :
- در نوع کامل بارداری مولار بافت جنین وجود ندارد و جفت غیر طبیعی و متورم به نظر می رسد. در واقع کیست ایجاد شده با مایع پر شده است.
- در نوع جزئی ممکن است شکل گیری یک جنین نیز وجود داشته باشد، اما جنین قادر به طی کردن مراحل رشد نبوده و بد شکل و ناقص رشد می کند و در انتها زنده نمی ماند. در این نوع بارداری جفت تا حدی طبیعی است.
بیشتر بخوانید: چگونه جنین ما چشم رنگی می شود؟
علائم بارداری پوچ
بارداری مولار ممکن است در ابتدا علائمی همانند حاملگی طبیعی داشته باشد، اما اغلب حاملگی های مولار باعث علائم خاصی می شوند. از جمله:
- خونریزی واژینال به رنگ قرمز تیره و یا قهوه ای در در طول سه ماهه اول
- تهوع و استفراغ شدید
- دفع کیست به شکل خوشه انگور
- فشار یا درد لگن
در صورت مشاهده علائم یا نشانه های حاملگی مولار، با پزشک مشورت کنید. تا در صورت لزوم سایر علائم حاملگی مولار را تشخیص دهد :
- رشد سریع رحم: در این حاملگی رحم بیشتر از سن حاملگی رشد می کند.
- فشار خون بالا
- پره اکلامپسی: مسمومیت بارداری است که موجب فشار خون بالا و دفع پروتئین در ادرار پس از هفته 20 حاملگی می شود.
- کیست های تخمدان
- کم خونی
- تیروئید پرکار
ممکن است بعد از بارداری مولار، بافت ایجاد شده، باقی بماند و همچنان رشد کند. این مشکل تروفوبلاستیک بارداری پایدار (GTN) نامیده می شود.
علت حاملگی پوچ
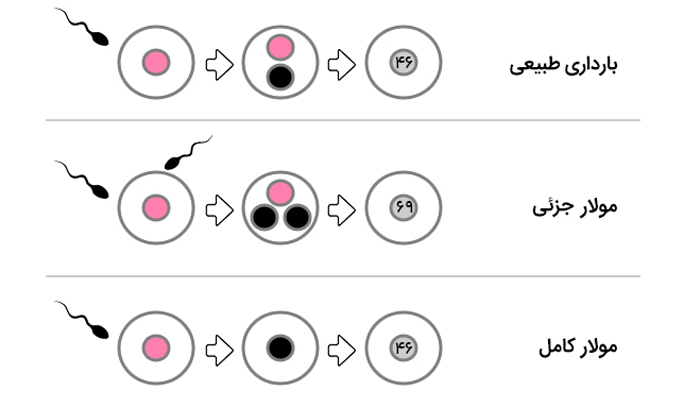 یک حاملگی پوچ توسط یک تخمک غیر طبیعی ایجاد می شود. سلول های انسانی به طور معمول حاوی 23 جفت کروموزوم هستند. یک کروموزوم در هر جفت از پدر و دیگری از مادر است.در یک بارداری کامل مولار، تخمک خالی است و یا دو اسپرم وجود دارد. در این بارداری همه کروموزوم ها از پدر است. و کروموزوم های تخمک از بین می روند یا غیرفعال می شوند و کروموزوم های پدر دو برابر خواهند شد.در حاملگی مولار جزئی یا ناقص، کروموزوم مادر باقی می ماند، اما پدر دو مجموعه از کروموزوم را فراهم می کند. در نتیجه، جنین دارای 69 کروموزوم به جای 46 کروموزوم است. این بارداری زمانی اتفاق می افتد که دو اسپرم، یک تخمک را بارور می کنند در نتیجه کروموزوم های اضافی از پدر اجازه رشد جنین سالم را نمی دهد.
یک حاملگی پوچ توسط یک تخمک غیر طبیعی ایجاد می شود. سلول های انسانی به طور معمول حاوی 23 جفت کروموزوم هستند. یک کروموزوم در هر جفت از پدر و دیگری از مادر است.در یک بارداری کامل مولار، تخمک خالی است و یا دو اسپرم وجود دارد. در این بارداری همه کروموزوم ها از پدر است. و کروموزوم های تخمک از بین می روند یا غیرفعال می شوند و کروموزوم های پدر دو برابر خواهند شد.در حاملگی مولار جزئی یا ناقص، کروموزوم مادر باقی می ماند، اما پدر دو مجموعه از کروموزوم را فراهم می کند. در نتیجه، جنین دارای 69 کروموزوم به جای 46 کروموزوم است. این بارداری زمانی اتفاق می افتد که دو اسپرم، یک تخمک را بارور می کنند در نتیجه کروموزوم های اضافی از پدر اجازه رشد جنین سالم را نمی دهد.
مطالعه بیشتر: آیا بارداری بدون دخول ممکن است
عوامل خطر
تقریباً از هر 1000 نفر 1 نفر با حاملگی پوچ تشخیص داده می شود. عوامل مختلفی می تواند ریسک چنین بارداری را افزایش دهد، این عوامل عبارتند از:
- سن: حاملگی پوچ اغلب در زنان بالای 35 سال یا کمتر از سن 20 سالگی مشاهده می شود.
- تجربه بارداری پوچ: اگر سابقه بارداری مولار یا پوچ داشته باشید،شانس تکرار این بارداری افزایش می یابد. حاملگی پوچ تکراری به طور متوسط 1 زن از هر 100 زن را درگیر می کند.
عوارض حاملگی پوچ
ممکن است بعد از بارداری مولار، بافت ایجاد شده، باقی بماند و همچنان رشد کند. این مشکل تروفوبلاستیک بارداری پایدار (GTN) نامیده می شود. GTN در حدود 15 تا 20 درصد از حاملگی کامل مولار و تا 5 درصد از حاملگی های جزئی مولار اتفاق می افتد. یک نشانه مهم از GTN این است که، هورمون بارداری حتی پس از حذف بارداری مولار همچنان سطح بالایی را نشان می دهد. در برخی موارد، این بافت به لایه میانی دیوار رحم نفوذ کرده و باعث خونریزی واژینال می شود. تقریبا در همه موارد GTN پایدار با موفقیت درمان می شود. این بافت اغلب با شیمی درمانی از بین می رود اما در برخی عمل برداشت رحم (هیسترکتومی) الزامی است. این بیماری به ندرت به سرطان تبدیل می شود و با مصرف دارو درمان پذیر است. حاملگی پوچ کامل احتمال بیشتر برای تبدیل شدن به سرطان دارد.
جلوگیری از بارداری پوچ
برای جلوگیری از حاملگی مولار، در صورتی که سابقه چنین عارضه ای را داشته اید، پیش از اقدام به بارداری با پزشک مشورت نمایید. ممکن است نیاز به فاصله شش ماه تا یک سال قبل از بارداری مجدد باشد تا خطر حاملگی پوچ کاهش یابد. لازم است در طول هر بارداری توسط سونوگرافی وضعیت جنین مرتباً بررسی شود. همچنین ممکن است پزشک انجام آزمایشات ژنتیک قبل از بارداری را تجویز کند که می تواند برای تشخیص احتمال بارداری مولار موثر باشد.
تشخیص بارداری مولار
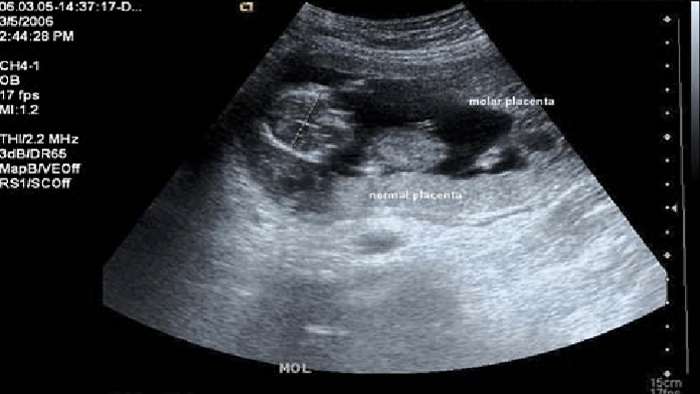 اگر پزشک به حاملگی پوچ مشکوک باشد. در مرحله اول انجام آزمایش خون برای بررسی سطح هورمون بارداری یا همان HCG را تجویز می کند. همچنین ممکن است، انجام سونوگرافی را درخواست نماید. سونوگرافی با استفاده از امواج صوتی با فرکانس بالا، بافت های منطقه شکمی و لگن را بررسی می نماید. اما از آنجایی که در ابتدای بارداری رحم و لوله های فالوپ در مقایسه با سطح شکمی به واژن نزدیک تر می شوند، بنابراین معمولاً سونوگرافی واژینال انجام می شود. سونوگرافی حاملگی پوچ کامل موارد زیر را نشان می دهد:
اگر پزشک به حاملگی پوچ مشکوک باشد. در مرحله اول انجام آزمایش خون برای بررسی سطح هورمون بارداری یا همان HCG را تجویز می کند. همچنین ممکن است، انجام سونوگرافی را درخواست نماید. سونوگرافی با استفاده از امواج صوتی با فرکانس بالا، بافت های منطقه شکمی و لگن را بررسی می نماید. اما از آنجایی که در ابتدای بارداری رحم و لوله های فالوپ در مقایسه با سطح شکمی به واژن نزدیک تر می شوند، بنابراین معمولاً سونوگرافی واژینال انجام می شود. سونوگرافی حاملگی پوچ کامل موارد زیر را نشان می دهد:
- هیچ جنینی ندارد.
- هیچ مایع آمنیوتیک وجود ندارد.
- جفت کیستیک ضخیم شده تقریبا رحم را پر کرده است.
- کیست های تخمدان
یک سونوگرافی بارداری مولار جزئی ممکن است نشان دهد:
- جنین رشد کمی داشته
- مقدار مایع آمنیوتیک کمتر از مقدار واقعی
- جفت کیستیک ضخیم شده است.
در صورتی که بارداری مولار تایید شود، پزشک سایر نشانه های حاملگی پوچ را بررسی می کند. سایر مشکلات ناشی از حاملگی پوچ به این شرح است:
- پره اکلامپسی
- پرکاری تیروئید
- کم خونی
درمان حاملگی پوچ
از آنجا که جنین حاصل از حاملگی مولار نمی تواند زنده بماند و همچنین برای جلوگیری از عوارض بعدی، بافت غده غیرطبیعی برداشته میشوند. درمان حاملگی پوچ معمولاً شامل مراحل زیر است:
- کورتاژ: برای درمان بارداری مولار، پزشک شما با استفاده از روش کورتاژ، بافت مولار را از رحم حذف می کند. کورتاژ معمولاً به عنوان یک روش سرپایی و در بیمارستان انجام می شود. در طول این روش که با استفاده از بیهوشی و یا بی حسی موضعی انجام می گیرد. دهانه واژن با استفاده از اسپکولوم باز شده و بافت های اضافی از رحم حذف می شوند.
- هیسترکتومی: به ندرت از روش هیسترکتومی و یا حذف رحم برای درمان بارداری مولار استفاده می شود. اگر خطر ابتلا به نئوپلاسم تروفوبلاستیکی حاملگی (GTN) زیاد باشد و فرد قصد بارداری در آینده را نداشته باشد، ممکن است رحم (هیسترکتومی) برداشته شود.
نظارت بر HCG (هورمون بارداری ) پس از برداشتن بافت مولار الزامی است، پزشک اندازه گیری سطح HCG را تا زمانی که به حالت طبیعی برسد، تکرار می کند. زیرا اگر همچنان این هورمون سطح بالایی داشته باشد، ممکن است نیاز به سایر روش های درمانی داشته باشید. از آنجائی که میزان HCG در حاملگی طبیعی نیز افزایش می یابد، ممکن است پزشک از شما بخواهد تا حاملگی بعدی حداقل 6 تا 12 ماه صبر کنید.
مقابله و حمایت

دست دادن جنین همراه با غم و اندوه است. به همین منظور لازم است در این دوره از زندگی، با فردی مطمئن یا شریک زندگی در مورد احساسات خود صحبت کنید. برای حمایت زمان بیشتری را با شریک زندگی، خانواده و دوستان خود صرف نمایید. اگر در مواجه با احساسات خود مشکل دارید، می تواند با پزشک یا مشاور خود مشورت کنید.
آمادگی برای ملاقات با پزشک
برای شروع درمان با پزشک عمومی و یا خانوادگی خود مشورت نمایید و برای بررسی های دقیق به پزشک زنان مراجعه کنید. در اینجا به بررسی برخی از اطلاعات که قبل از مراجعه به پزشک نیاز دارید، می پردازیم.
آنچه شما می توانید انجام دهید:
- هرگونه علائمی را که تجربه می کنید بنویسید، همچنین یادآوری زمان شروع این علائم، و تغییر آنها در طول زمان اجباری است.
- یادآوری تاریخ آخرین دوره قاعدگی
- اطلاعات شخصی کلیدی یا هر شرایط دیگر پزشکی
- لیستی از تمام داروها، و همچنین هر گونه ویتامین یا مکملی که مصرف میکنید.
سوالاتی که باید از پزشک بپرسید:
آماده سازی یک لیست از سوالات می تواند به نتیجه گیری بهتر از ملاقات و به حداقل رساندن وقت ملاقات به پزشک کمک نماید :
- علایم من نشان دهنده چیست؟
- چه نوع آزمایش هایی نیاز دارم؟
- چه روش درمانی را توصیه می کنید؟
- علائم و نشانه های اضطراری که ممکن است، تجربه کنم چیست؟
- شانس من برای حاملگی در آینده چه مقدار است؟
- چه مدت زمانی باید تا بارداری بعدی فاصله باشد ؟
- آیا وضعیت من خطر ابتلا به سرطان را در آینده افزایش می دهد؟
سوالاتی که ممکن است، پزشک از شما بپرسد:
برای تشخیص بارداری مولار احتمالاً پزشک ابتلا یک معاینه فیزیکی انجام داده و برخی از آزمایشات و سونوگرافی را تجویز می کند. همچنین ممکن است چند سوالاتی را از شما بپرسد، مثلا:
