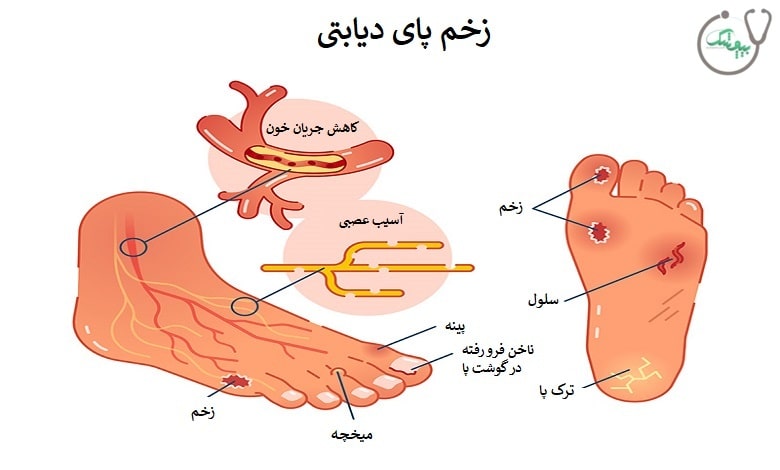
یکی از جدی ترین و شایع ترین عوارض جانبی دیابت، زخم پای دیابتی است که معمولا در کف پا ایجاد می شود و در صورتی که به موقع درمان نشود می تواند منجر به عوارض جانبی جدی تری مانند عفونت، بستری شدن در بیمارستان و حتی قطع عضو شود. در این مقاله از بیچشک با ما همراه باشید تا بیشتر با زخم پای دیابتی، انواع و روشهای درمان آن آشنا شوید.
زخم پای دیابتی چیست؟
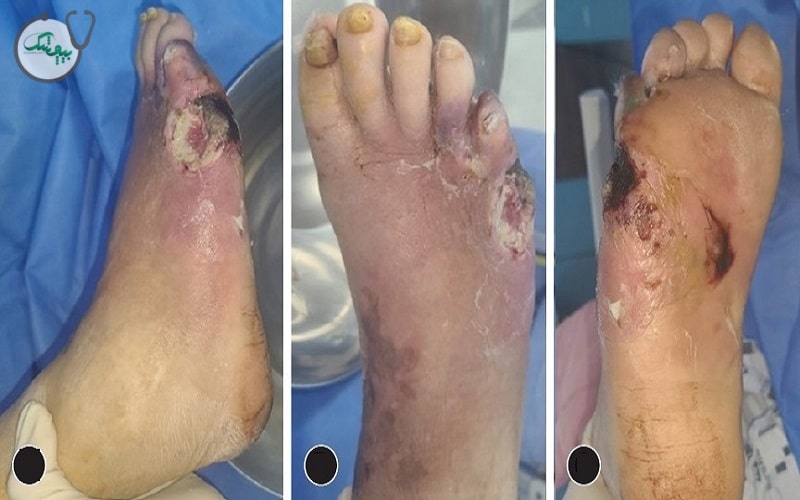
زخم پای دیابتی یک یا چند زخم یا جراحت باز است که روی پوست پا و اغلب در کف پا یا نقاط فشار، در افراد مبتلا به دیابت ایجاد می شود. این زخم ها عوارض مستقیم ناشی از قند خون بالا در درازمدت، مانند آسیب عصبی (نوروپاتی) و گردش خون ضعیف هستند. در صورت عدم درمان، این زخم های کوچک می توانند به زخم های جدی تبدیل شوند که به کندی بهبود می یابند و بسیار مستعد عفونت هستند.
علائم زخم پای دیابتی
اگر به دیابت مبتلا هستید باید از علائم زخم پای دیابتی آگاه باشید، زیرا آشنایی با علائم برای تشخیص زودهنگام و درمان سریع برای جلوگیری از عوارض ناشی از آن ضروری است. علائم زخم پای دیابتی عبارتند از:
- زخم یا جراحت باز روی پا
- ترشح قابل مشاهده از زخم
- تورم، قرمزی یا گرمی اطراف زخم
- بوی بد زخم
- ایجاد بافت سیاه (نکروز) اطراف زخم
- درد (در برخی موارد)
- تب یا لرز (در صورت وجود عفونت)
علت زخم پای دیابتی
عوامل متعددی در ایجاد زخم پای دیابتی موثر هستند، از جمله:
- گردش خون ضعیف
- نوروپاتی محیطی
- بیماری شریان محیطی
- قند خون بالا (هیپرگلیسمی)
- ابتلا به شرایطی مانند انگشت چکشی، پینه پا یا پای شارکو
به نقل قول از uofmhealth:
Vascular disease can complicate a foot ulcer, reducing the body’s ability to heal and increasing the risk for an infection. Elevations in blood glucose can reduce the body’s ability to fight off a potential infection and also retard healing.
ترجمه: بیماری عروقی می تواند زخم پای دیابتی را پیچیده تر کند، توانایی بدن برای بهبود را کاهش دهد و خطر عفونت را افزایش دهد. افزایش قند خون می تواند توانایی بدن در مبارزه با عفونت احتمالی را کاهش دهد و همچنین بهبود را به تاخیر بیندازد.
انواع زخم پای دیابتی
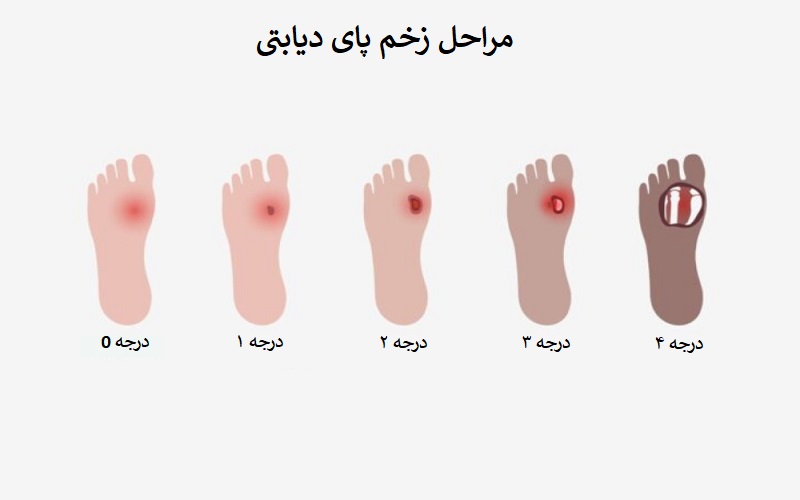
زخم پای دیابتی به انواع مختلفی تقسیم می شود که تشخیص نوع و مرحله آن در انتخاب درمان مناسب بسیار مهم است. در جدول زیر می توانید انواع زخم پای دیابتی و مراحل آن را مشاهده کنید:
| درجه | شرح |
| درجه 0 | پوست سالم و بدون ضایعه (ممکن است پوست دچار سلولیت باشد) |
| درجه 1 | زخم سطحی و بدون عفونت |
| درجه 2 | زخم عمیق و گسترش یافته به رباط، تاندون، کپسول مفصلی یا استخوان |
| درجه 3 | زخم عمیق همراه با آبسه یا استئومیلیت (عفونت استخوان) |
| درجه 4 | قانقاریای جزئی پا |
| درجه 5 | قانقاریا کل پا |
درمان زخم پای دیابتی
هدف اصلی در درمان زخم پای دیابتی، بهبودی سریع برای جلوگیری از عفونت زخم است که می تواند منجر به بروز عوارض جانبی جدی تری شود. در ادامه به بررسی بیشتر راه های درمان زخم دیابتی می پردازیم.
پانسمان زخم پای دیابتی
پاکیزه نگه داشتن و پانسمان زخم برای درمان این بیماری ضروری است. زخم باید منظم تمیز شود تا چرک، باکتری و بافت مرده آن از بین برود. همچنین پزشک معمولا از محلول شستشوی زخم پای دیابتی (محلول سالین) برای شستشوی زخم استفاده می کند. پانسمان هایی که برای زخم پای دیابتی استفاده می شوند بسته به اندازه، عمق زخم و وجود عفونت متفاوت هستند. برای زخم پای دیابتی ممکن است استفاده از پانسمان فوم، پانسمان هیدروکلوئید، پانسمان آلژینات و پانسمان آنتی باکتریال توصیه شود.
آنتی بیوتیک برای زخم پای دیابتی
در صورت وجود عفونت، ممکن است برای درمان زخم پای دیابتی به آنتی بیوتیک نیاز باشد. نوع آنتی بیوتیک با توجه به شدت زخم متفاوت است. برای درمان عفونت زخم پای دیابتی از آنتی بیوتیک های زیر استفاده می شود:
- پمادهای آنتی بیوتیک برای عفونت های سطحی و خفیف.
- قرص های آنتی بیوتیک مانند قرص آموکسی کلاو و قرص کلیندازول.
- آنتی بیوتیک های تزریقی برای عفونت های شدید مانند آمپول ونکومایسین.
تراشیدن زخم پای دیابتی (دبریدمان)
دبریدمان عملی است که در آن بافت های مرده یا عفونی زخم برداشته می شوند. این کار باعث رشد بافت های جدید و سالم می شود و از بیشتر شدن باکتری ها جلوگیری می کند. این عمل به روش های مختلفی قابل انجام است که پزشک با توجه به شدت و نوع زخم پای دیابتی بهترین گزینه را پیشنهاد می کند.
عمل جراحی برای درمان زخم پای دیابتی
در برخی موارد ممکن است زخم پای دیابتی با روش های محافظانه کارانه درمان نشود یا منجر به بروز عوارضی مانند آبسه، عفونت های عمیق یا قانقاریا شود. در این موارد برای درمان ممکن است نیاز به جراحی باشد، از جمله:
- تخلیه زخم
- برداشتن استخوان عفونی
- اصلاح شرایطی مانند انگشت چکشی یا پینه پا
- قطع عضو
قطع عضو به عنوان آخرین راه حل برای درمان زخم پای دیابتی در نظر گرفته می شود و تنها زمانی انجام می شود که برای جلوگیری از گسترش عفونت کشنده ضروری باشد.
عوارض جانبی زخم پای دیابتی
در صورت عدم درمان، زخم پای دیابتی می تواند منجر به عوارض جانبی خطرناکی شود، از جمله:
- عفونت، از جمله سلولیت، آبسه یا سپسیس
- استئومیلیت (عفونت استخوان)
- قانقاریا
- قطع عضو (در 14 تا 24 درصد بیماران مبتلا به زخم پای دیابتی)
زخم پای دیابتی می تواند کشنده باشد، اما اگر به موقع تشخیص داده شود و به نحو درست درمان شود میتوان از بسیاری از عوارض جانبی آن جلوگیری کرد.
پیشگیری از زخم پای دیابتی
جلوگیری از زخم پای دیابتی بسیار آسان است و افرادی که به دیابت مبتلا هستند با رعایت چند نکته ساده می توانند به پیشگیری از این بیماری کمک کنند. بهترین روش ها برای پیشگیری از زخم پای دیابتی عبارتند از:
- بررسی روزانه پاها برای پیدا کردن هر گونه قرمزی، تورم، تاول یا بریدگی.
- شستشوی روزانه پاها با آب گرم و صابون ملایم.
- خشک کردن کامل پاها، به خصوص بین انگشتان پا.
- معاینه منظم پاها توسط یک متخصص، به ویژه در صورت ابتلا به نوروپاتی یا سابقه زخم پای دیابتی.
- مدیریت صحیح قند خون با مصرف منظم داروها و رعایت رژیم غذایی.
سوالات متداول در مورد زخم پای دیابتی
با مداخله به موقع، مراقبت مناسب و کنترل قند خون، اکثر زخم های پای دیابتی می توانند طی چند هفته بهبود پیدا کنند. با این حال، در موارد جدی یا پیچیده ممکن است ماه ها طول بکشد تا زخم پای دیابتی درمان شود.
زخم پای دیابتی میتواند دردناک باشد، اما اگر فرد دچار آسیب عصبی باشد ممکن است این درد را احساس نکند.
